Ada strategi pengobatan tuberkulosis terkini, mulai dari kategori sensitif hingga resisten obat, pentingnya pemantauan terapi, serta peran kolaborasi global dalam pengendalian TBC.
Oleh: dr. Mohamad Isa
Tagar.co — Penyakit tuberkulosis (TBC) telah dikenal sejak lama. Para ilmuwan terus melakukan berbagai upaya dan penelitian untuk mengatasinya. Penemuan penting terjadi pada tahun 1882 ketika Robert Koch berhasil mengidentifikasi kuman penyebab TBC, yaitu Mycobacterium tuberculosis, pada hewan yang sakit.
Penemuan tersebut menjadi tonggak penting dalam penanggulangan TBC. Untuk mengenang jasa Robert Koch, dunia memperingati Hari TBC Sedunia setiap tanggal 24 Maret. Pada tahun 2026, tema yang diusung adalah: “Yes, We Can End TB: Lead by Countries, Powered by People/Ya, Kita Bisa Mengakhiri TBC, Dipimpin oleh Negara, Didukung oleh Masyarakat.”
Meski penyebab TBC telah ditemukan, upaya penanganannya belum sepenuhnya tuntas. Salah satu tantangan utama yang masih dihadapi hingga kini adalah aspek pengobatan. Oleh karena itu, tulisan ini membahas perkembangan terkini dalam pengobatan TBC.
Baca Juga: Pengalaman Pinggang Bermasalah, Dokter pun Bisa Sakit
Pengobatan TBC Sensitif Obat
Tenaga medis mengelompokkan pengobatan TBC menjadi dua golongan utama, yaitu sensitif obat (SO) dan resisten obat (RO). Pada golongan sensitif obat, kuman TBC masih dapat diatasi dengan obat antituberkulosis (OAT).
Regimen yang digunakan adalah 2RHZE/4RH (Kategori 1). Fase intensif berlangsung selama dua bulan dengan pemberian rifampisin, isoniazid, pirazinamid, dan etambutol. Setelah itu, pasien melanjutkan fase lanjutan selama empat bulan dengan rifampisin dan isoniazid.
OAT dikemas dalam bentuk fixed dose combination (FDC), sehingga jumlah obat yang dikonsumsi disesuaikan dengan berat badan pasien. Dalam mekanismenya, OAT memiliki dua sifat utama, yaitu bakteriostatik (menghambat pertumbuhan kuman) dan bakterisidik (membunuh kuman).
Dokter memberikan terapi kategori 1 kepada pasien TBC baru (new case). Selama pengobatan, tenaga medis harus memantau proses terapi secara ketat.
Ada sembilan kondisi yang perlu diwaspadai sebagai indikasi kemungkinan resistansi obat:
- Pasien gagal pada pengobatan kategori 2.
- Pasien kategori 2 yang tidak mengalami konversi setelah tiga bulan.
- Pasien dengan riwayat pengobatan tidak standar, termasuk penggunaan kuinolon dan obat injeksi lini kedua minimal satu bulan.
- Pasien kategori 1 yang gagal terapi.
- Pasien kategori 1 yang tidak mengalami konversi.
- Kasus kambuh (relaps) pada kategori 1 maupun 2.
- Pasien yang kembali setelah loss to follow-up (lalai berobat).
- Pasien dengan riwayat kontak erat dengan TBC resisten obat.
- Pasien ko-infeksi TB-HIV yang tidak menunjukkan respons klinis maupun bakteriologis terhadap OAT (jika diagnosis awal tidak menggunakan TCM).
Jika pasien memenuhi salah satu dari sembilan kriteria tersebut, tenaga medis perlu melakukan uji kepekaan OAT menggunakan Tes Cepat Molekuler (TCM).

Pengobatan TBC Resisten Obat
TBC resisten obat terjadi ketika OAT tidak lagi efektif melawan kuman. Kondisi ini terbagi dalam beberapa kategori resistansi, yaitu monoresistance, polyresistance, multidrug resistance (MDR), pre-extensive drug resistance (pre-XDR), extensive drug resistance (XDR), serta TB resistan rifampisin (TB-RR).
Setiap kategori menunjukkan tingkat kesulitan pengobatan yang berbeda. Misalnya, MDR terjadi ketika kuman resisten terhadap isoniazid dan rifampisin, sedangkan XDR menunjukkan resistansi yang lebih luas, termasuk terhadap obat lini kedua.
Dalam penanganannya, dokter dapat memilih beberapa panduan terapi. Untuk durasi enam bulan, tersedia regimen seperti BPaLM (bedaquilin, pretomanid, linezolid, moxifloxacin) dan BPaL (bedaquilin, pretomanid, linezolid). Selain itu, terdapat terapi khusus untuk TB monoresisten isoniazid.
Untuk terapi jangka menengah, dokter dapat menggunakan regimen sembilan bulan dengan variasi etionamid atau linezolid. Sementara itu, pada kasus tertentu, terapi jangka panjang (long-term regimen / LTR) dapat berlangsung selama 19–20 bulan.
Dokter menentukan pilihan terapi berdasarkan kondisi klinis pasien dan pedoman yang berlaku.
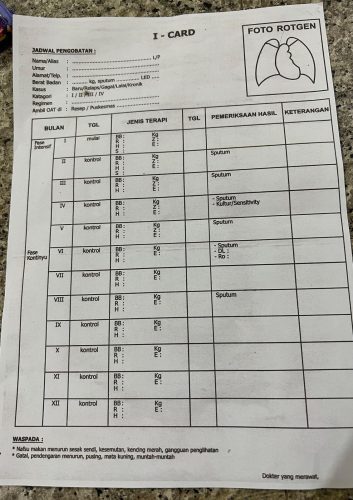
Monitoring Pengobatan dan Efek Samping
Pemantauan pengobatan menjadi faktor kunci keberhasilan terapi TBC. Dalam praktiknya, dokter menggunakan alat bantu berupa Kartu Isa atau Isa Card sebagai bagian dari Program Perencanaan Pengobatan Tuberkulosis (P3TB).
Melalui kartu ini, tenaga medis dapat mencatat tanggal mulai pengobatan, memantau perkembangan terapi, menjadwalkan pemeriksaan dahak, mengidentifikasi efek samping obat, serta menentukan waktu akhir pengobatan.
Penelitian yang dipresentasikan dalam forum Asian Pacific Society of Respirology (APSR) di Kuala Lumpur menunjukkan bahwa penggunaan kartu ini meningkatkan kepatuhan minum obat hingga 95 persen. Transparansi program membuat pasien lebih aktif terlibat dalam proses pengobatan.
Peringatan Hari TBC Sedunia mengingatkan kita bahwa TBC masih menjadi tantangan global yang serius. Upaya penanggulangan tidak cukup hanya dengan penemuan ilmiah, tetapi juga membutuhkan konsistensi dalam pengobatan dan pemantauan.
Seluruh elemen—pemerintah, tenaga kesehatan, dan masyarakat—harus bekerja sama untuk mengatasi TBC. Tantangan ke depan memang tidak ringan, tetapi dengan kolaborasi yang kuat, pengendalian TBC bukanlah hal yang mustahil. (#)
Penyunting Sayyidah Nuriyah